Harvard Üniversitesi araştırmacıları kök hücre ve gen teknolojisinin birlikte kullanıldığı bir teknikle mide hücrelerinden insülin üretmeyi başardılar. Şimdilik farelerde denenen ve kısmen başarı elde edilen bu teknik, ileride şeker hastaları için kalıcı bir çözüm olacak gibi görünüyor.
Eğer bu teknik insanlarda başarıyla uygulanabilir ise şeker hastalarının özellikle de tip 1 diyabet hastalarının dışarıdan insülin almadan normal bir yaşantı sürmesi mümkün olabilecek.
Araştırmanın ayrıntılarına girmeden önce konunun daha iyi anlaşılması için diyabet, insülin hormonu, pankreas ve beta hücreleri hakkında çok kısa bilgi vermek gerekiyor.
Diyabet nedir
Diyabet, midenin arka yüzeyinde yer alan pankreasın insülin hormonu üretmemesi veya ürettiği insülinin vücut tarafından etkili bir şekilde kullanılmaması sonucu ortaya çıkan bir metabolik hastalıktır.
İnsülinin görevi nedir
İnsülin, pankreasta bulunan beta hücreleri tarafından üretilen ve kandaki şekeri hücrelere taşımakla görevli bir hormondur. Beta hücreleri özelleşmiş hücreler olup Tip 1 diyabet ve Tip 2 diyabet hastalarında çeşitli sebeplerden dolayı yok olur veya sayıları azalır veya görevini yapamazlar.
Günümüzde şeker hastalığı tedavisinde kullanılan en yaygın yöntem, hastaya dışarıdan insülin takviyesi yapılarak kandaki şekeri dengelemeye yöneliktir. Bu tedavi şeklinin uygulama ve dozaj belirlemede birtakım zorlukları bulunmaktadır. Zira kandaki şekerin ölçülmesi için süreli kan örneği alınması her hastada şeker metabolizmasının farklı olması ve gün içerisinde şekerin sürekli değişmesi insülin miktarının iyi ayarlanamamasına sebep olmaktadır.
Tedavi için yeni bir umut: insülin üreten hücreler üretildi
Soru: Pankreasta yok olan veya görevini yeterince yapamayan beta hücrelerinin yerine yenisi konabilir mi?
Cevap: Sağlıklı bir kişiden alınan beta hücreleri immünolojik sebeplerden dolayı yabancı bir vücutta çalışamıyor. Bu nedenle ikinci bir kişiden beta hücresi alarak sorun çözülemiyor.
Mideden beta hücreleri üretildi
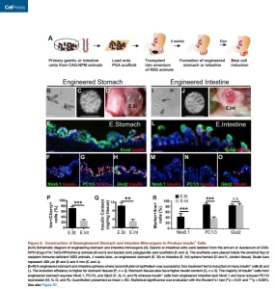
Harvard Üniversitesinden Chaiyaboot Ariyachet ve arkadaşları hasarlı beta hücrelerinin görevini üstlenebilecek yeni beta hücreleri üretmenin yolunu aradılar ve bu amaçla farelerde kök hücre ve gen teknolojisinin birlikte kullanıldığı bir yöntemle insülin salgılayan beta hücrelerini üretmeyi başardılar.
Ekip bunun için sindirim sisteminde bulunan değişik dokuların genetik özelliklerini inceleyerek pankreas ile olan akrabalık derecesini araştırdılar. Buradaki amaç pankreasa benzerliği olan dokulardan elde edilen kök hücrenin genetik programını değiştirerek beta hücrelerine dönüştürmekti. Bu amaçla yapılan araştırma sonucunda midenin onikiparmak bağırsağına açılan bölgesinde bulunan pilor dokularının beklenmedik kolaylıkta beta hücrelerine dönüştürebildiğini gördüler ve bu dönüşüm için sadece 3 genin çalışması gerekiyordu ki, bunlar da zaten pilor dokuları içerisinde bulunan kök hücrelerde çalışır vaziyetteydi.
Farelerle yapılan bir deney
Farelerin henüz farklılaşmamış pilorik hücrelerinden alınan bu kök hücrelerin genetik programının değiştirilip Beta hücrelerine dönüştürülmesinden sonra hücre kültürü içerisinde çoğaltılarak küçük Hücre Topu haline getirildi ve ardından farelerin onikiparmak bağırsağına implante edildi.
Hücre Topu farelere implante edildikten sonra beklenen bir şekilde gelişmeye ve büyümeye başladı. Bazı farelerde mini organın 4 hafta sonra yaklaşık 1 cm uzunluğa ulaştığı ve farklılaştığı görüldü. Farelerin yapılan düzenli analizlerinde Hücre Topunun insülin ürettiği, şeker seviyesinin normal düzeyde olduğu, farelerin deneyin sonuna kadar sağlıklı bir şekilde yaşamaya devam ettiği ve Hücre Topunun kendini sürekli yenilemeye devam ettiği tespit edildi. Hatta pankreası alınan farelerden bazıları kolayca hayatta kaldıları tespit edildi.
Bazı farelerin ise Hücre Topuna rağmen birkaç hafta içinde olduğu görüldü.
Terapide önemli bir gelişme
İlk defa uygulanan ve başarı oranı şimdilik çok düşük olan bu yöntemin her şeye rağmen Tip 1 diyabet ve ağır Tip 2 diyabet vakalarının tedavisinde umut olabiliceği belirtiyor. Yöntemin insanlarda uygulanması tıpkı farelerde olduğu gibi yapılacak. Yani hastadan alınacak küçük bir pilorik hücrenin laboratuvarda genetik kodunun değiştirdikten sonra tekrar hastaya verilmesi şeklinde olacak.
Her tedavi hastanın bizzat kendisinden alınan hücrenin yeniden programlanarak beta hücresine dönüştürülmesi şeklinde yapılacağı için, tedavi, Hasta özel tedavi olacak. Bu bakımdan vücudun hücreyi reddetme ihtimali neredeyse imkansız gibi.
Mehmet Saltürk
++++++++++++++++++++++++
Dipl. Biologe Mehmet Saltürk
The Institute for Genetics
of the University of Cologne
++++++++++++++++++++++++
Kaynak
Reprogrammed Stomach Tissue as a Renewable Source of Functional β Cells for Blood Glucose Regulation
Bu blogdaki makaleler bir başka yayın organında kaynak gösterilmeden yayınlanamaz, çoğaltılamaz ve kullanılamaz.